Número 131 | Jueves 7 de junio de 2007
Director fundador: CARLOS PAYAN VELVER
Directora general: CARMEN LIRA SAADE
Director: Alejandro Brito Lemus
Saquinavir 500 mg Avance en el apego del paciente al tratamiento antirretroviral
|
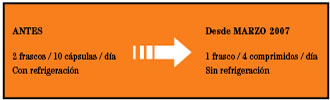
Uno de los avances más recientes en materia de tratamiento para el VIH, es la reducción en el número de pastillas o píldoras que deben tomar los pacientes para continuar su tratamiento. Es el caso del inhibidor de proteasa llamado saquinavir, que tenía una presentación de cápsula de 200 mg y que a partir del mes de marzo pasa a la forma de comprimido o tableta de 500 mg, con lo que se reduce el número de pastillas por día de 10 cápsulas a cuatro tabletas únicamente (dos cada 12 horas). Estos avances en las formulaciones de los medicamentos fomentarán que el paciente se apegue a su tratamiento con mayor facilidad y por más tiempo.
La evolución del tratamiento para el virus de la inmunodeficiencia humana (VIH) en los últimos años se caracteriza por el interés centrado en el beneficio del paciente, en función de la disminución en el número de pastillas por día.
Después de la aparición de la clase terapéutica conocida como inhibidores de proteasa en 1995, los tratamientos contenían muchas píldoras o cápsulas que se prescribían hasta tres veces al día. En los últimos cinco años ha surgido un interés en los investigadores por otorgar mayores beneficios a los pacientes con menor número de tabletas por día. Saquinavir fue el primer antirretroviral inhibidor de la proteasa que se usó en la práctica clínica, y no es extraño que sea el medicamento más estudiado de esta clase.
El estudio GEMINI es el más reciente, coordinado por médicos del hospital del St. Michael’s de Nueva Jersey. En ese estudio se demuestra que saquinavir combinado con dosis bajas de ritonavir tiene niveles similares de supresión viral comparado con lopinavir/ritonavir. Sin embargo, los pacientes que fueron tratados con saquinavir presentaron menos efectos secundarios, en particular el indeseable aumento en las grasas de la sangre (perfil de lípidos).
El uso de saquinavir en la presentación de 200 mg se estableció en 1995 y se uso con éxito en nuestro país hasta marzo de 2007. Como está publicado en estudios nacionales al respecto, la eficacia de saquinavir de 200 mg se sostiene por más de cinco años en pacientes tratados con saquinavir 200 mg, cápsulas de gel blando, y se infiere con justificación que la presentación de 500 mg fomentará aún más el apego del paciente al tratamiento, lo que redundará en mejores tasas de eficacia a muy largo plazo. El perfil de seguridad para el paciente queda garantizado por la ausencia de complicaciones de largo plazo como las enfermedades cardiovasculares, la diabetes y otras alteraciones del metabolismo (Cano y cols. Med Int Mex 2007; 23:16). Existen otros estudios realizados con más de 700 pacientes, que reportan eficacia duradera y tolerabilidad por arriba del promedio, como se publicó en 2003 por el estudio Mexsaq 1, realizado en más de 30 centros hospitalarios de nuestro país (“Mexsaq 1: eficacia de saquinavir”. Med Int Mex 2003; 19(6): 356-66).
Las experiencias de uso de saquinavir 500 mg ha sido por demás satisfactorio, tal y como se he demostrado en algunos estudios que están arrojando resultados positivos en seguridad para el paciente y en efectividad a largo plazo.
La innovación de esta presentación de saquinavir 500 es muy significativa. Uno de los aspectos más relevantes es la disminución de número de píldoras por día de 10 a solo cuatro, lo que mejorará la percepción de pacientes; además estamos hablando de uno de los antirretrovirales con menos eventos adversos y que no provoca una toxicidad característica, como ocurre con otros inhibidores de proteasa. Otro aspecto de su éxito es convertir un antirretroviral confiable en otro aun más seguro y tolerable para los pacientes, obteniendo ventajas adicionales, como son un precio menor que el de otros inhibidores de proteasa y eficacia a largo plazo.
En México, desde el mes de marzo de 2007, se tendrá disponible saquinavir de 500 mg en prácticamente todos los hospitales públicos y privados.
Inhibidores de la fusion del VIH
Enfuvirtida: cuarta clase terapéutica de antirretrovirales
¿Qué es un inhibidor de fusión?
Es un fármaco, en este caso antirretroviral, que impide que el virus se pegue o adhiera de manera adecuada a la célula de defensa humana. Aunque puede haber contacto entre virus y célula humana, el inhibidor de fusión impide la interrelación entre estas, logrando que el virus no pueda penetrar o infectar a la célula de defensa. Esto lo logra en un gran número de partículas virales, por lo que, al no poder entrar el virus a la célula, se muere. A través de este mecanismo, los inhibidores de fusión logran que la carga viral de los pacientes disminuya dramáticamente, con lo que mejoran sus cifras de células de defensa en sangre y su estado de salud mejora. Los inhibidores de fusión, hasta ahora representados únicamente por Enfuvirtida, son la cuarta clase terapéutica en el mundo del VIH y también son llamados inhibidores de la entrada.
¿Cómo se administra enfuvirtida?
El único inhibidor de la fusión hasta ahora es Enfuvirtida. Se aplica vía inyección subcutánea cada 12 horas (90 mg cada 12 horas). Los sitios más recomendados para aplicación son el brazo, antebrazo, región abdominal alrededor del ombligo y en ambas piernas, de manera rotatoria para que no se irrite la región a inyectarse. El tratamiento bajo Enfuvirtida debe acompañarse con otros antirretrovirales de prescripción oral.
De los pacientes con infección por VIH
¿Quiénes son candidatos a aplicarse Enfuvirtida?
Todos los pacientes con infección por VIH o que ya tengan sida, que hayan tomado al menos en una ocasión, de las otras tres clases de antirretrovirales como son los inhibidores de transcriptasa reversa análogos nucleósidos, los inhibidores de transcriptasa reversa no análogos de nucleósidos y los inhibidores de proteasa.
Es decir, pacientes que ya hayan tomado dos o más esquemas de tratamiento y ya no les funcione, son candidatos a usar Enfuvirtida en combinación con otros medicamentos antirretrovirales. El genotipo ayuda mucho a determinar cuales son las mejores opciones de tratamiento para administrarse con Enfuvirtida.
¿Cuáles son los eventos adversos más frecuentes con enfuvirtida?
Enfuvirtida actúa fuera de la célula, por lo que su toxicidad es baja o nula. Los estudios más recientes al respecto mencionan que Enfuvirtida no contribuye con toxicidad al esquema antirretroviral que se haya elegido. El evento adverso más frecuente con el medicamento es la reacción en el sitio de inyección, que en más del 90 por ciento es leve o responde a medidas físicas locales (como aplicar calor local o hielo) después de un buen número de aplicaciones. Los pacientes en estudios clínicos han permanecido bajo tratamiento con Enfuvirtida + otros antirretrovirales más de cuatro años consecutivos, lo que habla de la gran facilidad y tolerabilidad de la aplicación de Enfuvirtida.
Los pacientes que recibirán Enfuvirtida como parte de su tratamiento, ¿reciben algún apoyo para aplicarse el medicamento?
Si. Efectivamente, el médico que trata al paciente que recibirá Enfuvirtida, otorgará al paciente un número telefónico, a donde el paciente hablará si así lo desea, para que una vez que tenga el fármaco, llame y le sea enviada a su domicilio u oficina, una enfermera capacitada que lo entrenará en la preparación del medicamento y en la aplicación. La idea es que el paciente aprenda a preparar su medicamento y a auto administrárselo. Por otro lado, los pacientes que usarán Enfuvirtida deberán realizarse un genotipo, para determinar que otros medicamentos deberá tomar además de Enfuvirtida.Así funciona: